内科・呼吸器内科・小児科・アレルギー科・睡眠時無呼吸治療・睡眠時ポリグラフ(PSG)検査完備
診療時間 | 午前 9:00~12:00 午後 4:00~7:00 |
|---|
休診日 | 水・土曜午後、日曜、祝日 |
|---|
睡眠時無呼吸症候群
近年、睡眠負債といった言葉が大きく取り沙汰されたように、睡眠への関心が大きく高まっています。睡眠は人生の約1/3を占める大切な時間です。人が健康に過ごしていくうえで睡眠は非常に大切な役割を担っていることが、ここ数年で広く知れ渡ってきたように思います。
同時に、睡眠に関する病気も注目を浴びるようになりました。睡眠に関する病気を総合して"睡眠障害"と言いますが、このページで取り上げている睡眠時無呼吸症候群も、この睡眠障害の一つです。しっかりと寝ているはずなのに昼間に強い眠気がある、いびきがうるさいと言われる、といった状況は単に"睡眠の質が悪い"ということではなく、睡眠時無呼吸症候群という病気かも知れません。
睡眠時無呼吸症候群(SAS)とは?
睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)とは、寝ている間に呼吸が止まっている状態「無呼吸」、または呼吸が非常に浅くなっている状態「低呼吸」が繰り返されてしまう病気のことを言います。医学的な定義では、10秒以上の呼吸停止状態を「無呼吸」といい、この「無呼吸」が1時間あたり5回以上、もしくは一晩(7時間の睡眠中)に30回以上あれば、睡眠時無呼吸症候群であると診断されます。
治療を行うかどうかは、重症度分類で判断します。睡眠1時間あたりの「無呼吸」と「低呼吸」の合計回数をAHI(Apnea Hypopnea Index)=無呼吸低呼吸指数と呼び、この指数によって重症度を分類します。なお厳密には、低呼吸(Hypopnea)は、換気の明らかな低下に加え、動脈血酸素飽和度(SpO2)が3~4%以上低下した状態、もしくは覚醒を伴う状態を指します。AHIが15回以上の場合、中等度の睡眠時無呼吸症候群とされており、20回以上の場合は後述するCPAPでの治療が保険適応となります。
しかしこの睡眠時無呼吸症候群は眠っている間に起こる病気ですので、ご本人ではなかなか病気の存在に気付くことができません。毎日毎日睡眠中に身体には大きな負担がかかっているにも関わらず、気付いていないことから検査や治療を受けていない潜在的な患者さんも多くいらっしゃいます。
睡眠時無呼吸症候群の患者さんは日本全国で300万人~400万人も存在すると言われていますが、実際に後述するCPAP治療を受けているのは約45万名(厚生労働省 平成29年社会医療診療行為別統計より)であり、全患者さんの内11%~15%程度しか治療を受けていないのが実態です。
睡眠は人生の約1/3という大きな割合を占めています。本来であれば身体、脳にとってとても大切な休息であるはずのこの時間が、病気によって蝕まれていれば健康的な生活が送れるはずもありません。
よくある症状…こんな症状には注意
睡眠時無呼吸症候群は自覚症状が感じにくい病気ではありますが、以下のような症状が出ていることがあります。
①いびき
睡眠時無呼吸症候群は様々な原因により、空気の通り道である気道が狭くなり、呼吸が止まる、浅くなる病気です。その際、大きないびきをかいていることが多くあります。また睡眠時無呼吸症候群で特徴的なのが、いびきをかいていたと思ったら突然呼吸とともにいびきが止まり、しばらくすると大きな呼吸とともに再びいびきをかき始める、という流れです。ご本人では気付きづらいですが、ご家族やベッドパートナーに確認してみましょう。
②夜中に何度も目が覚める
詳しくは後述しますが、睡眠時無呼吸症候群は呼吸が止まることにより身体、脳が酸素不足になるため、心臓が各臓器に酸素を供給しようとして血圧や心拍数が上がります。それに伴い、本来であれば睡眠中はリラックスの神経と呼ばれる副交感神経が優位となり休息を促すところが、反対に活動の神経である交感神経が刺激され、脳を興奮させることで目が覚めやすくなるのです。
また同時に、交感神経が優位となることで尿意を感じやすくなり、夜間頻尿の症状が出やすくなります。前立腺や膀胱など、泌尿器系に問題がない場合の夜間頻尿は睡眠時無呼吸症候群が原因である可能性が高いです。
③寝起きの頭痛や頭重感、昼間の眠気、倦怠感
上記のように、本来であれば休息の時間である睡眠時間にしっかり休息が取れないのが睡眠時無呼吸症候群です。当然ですが、起きている時にも様々な症状が出てきます。
まず朝目が覚めた時に体中に酸素が不足していますので、頭痛や頭重感、すっきり起きられない感じがします。そしてちゃんと睡眠時間を取っているはずなのに、昼間にどうしても耐えられない眠気に襲われることもあります。
これらは毎日のこととなるとだんだん慣れてきてしまい「こんなものだろう」と見逃しがちですが、本来しっかりと睡眠によって休養が取れていれば起こらない症状です。
睡眠時無呼吸症候群のリスク
睡眠時無呼吸症候群は自覚症状を感じにくい病気ですが、放っていると徐々に私たちの身体を蝕んでいます。先ほどご説明した通り、睡眠時無呼吸症候群は睡眠中に呼吸が止まる、非常に浅くなることにより体内の酸素濃度が低下してしまう病気です。この酸素濃度の低下は、いわゆる「呼吸不全」と同程度の状態であるといわれ、身体にとって非常事態であると言えます。
こうなると心臓は身体中に必要な酸素を供給しようと過剰に動くこととなり、心拍数や血圧を上昇させます。言い換えると、寝ている間に日中の運動をしている時と同様の負担が心臓にかかるわけです。こうした事態が毎晩、一時間に何度も、放っていると何年間も繰り返されているわけですので、心臓に蓄積する負担は計り知れません。
まず一つ目の大きな問題は、この心臓への負担が様々な合併症を引き起こしてしまうといことにあります。睡眠時無呼吸症候群の患者さんの50%に高血圧が認められ、高血圧の患者さんの30%に睡眠時無呼吸症候群が認められる、という報告があります。心不全、不整脈、虚血性心疾患(狭心症・心筋梗塞など)や脳卒中の発症リスクも、睡眠時無呼吸症候群の患者さんは2倍~4倍に高まると言われています。
そして驚くべきことに重篤な睡眠時無呼吸症候群を治療せずに放置していると、8年後の死亡率は約37%であるという研究結果も報告されています。
そして二つ目の問題が、日中の眠気が原因となる交通事故、産業事故です。日中の眠気というと「怠けている」「たるんでいる」と思われがちですが、睡眠時無呼吸症候群によって引き起こされる眠気は、こういった根性論で片付けられる問題ではありません。
日本では2003年に起こった山陽新幹線の居眠り事故によって、睡眠時無呼吸症候群という病気のことが広く知れ渡ることになりました。しかしそれ以降も睡眠時無呼吸症候群が原因と考えられている交通事故は頻発しており、最近では2012年、群馬県の関越自動車道で起きた高速ツアーバスの事故(死傷者45名)や、2018年、神奈川県の路線バスの事故(死傷者7名)などが記憶に新しいでしょう。
このようにただの眠気と軽くみていると、重大な事故を招きかねない危険性があるのです。こうした不幸な事故を起こしてしまう前に、適切な治療を受けて症状を改善することが大切です。
睡眠時無呼吸症候群のメカニズム
睡眠時無呼吸症候群には大きく3種類の病態があります。それは閉塞性睡眠時無呼吸(OSA)、中枢性睡眠時無呼吸(CSA)、そしてそのふたつが絡んだ複雑睡眠時無呼吸です。
一般的に睡眠時無呼吸症候群といえば、この中の閉塞性睡眠時無呼吸(OSA)のことを指します。閉塞性睡眠時無呼吸では、上気道の空気の通り道が狭くなることで呼吸が止まったり浅くなったりします。この上気道が狭くなってしまう原因としては、肥満(首・のど周りの脂肪沈着)や扁桃肥大、そして舌の付け根、のどちんこなどの落ち込みによる狭窄が挙げられます。よく睡眠時無呼吸症候群は太った人がかかる病気であると思われていますが、元々あごや首周りの骨格が小さい人であれば、痩せていても睡眠時無呼吸症候群が引き起こされてしまう可能性があるのです。
中枢性睡眠時無呼吸(CSA)は全体の睡眠時無呼吸症候群の中でも数%と言われていますが、閉塞性睡眠時無呼吸症候群のように物理的に気道が閉塞するのではなく、呼吸を制御する脳機能(呼吸中枢)の異常によって発生します。つまり脳からの「呼吸をする」という命令自体がうまく伝わっていない状態で、「チェーン・ストークス呼吸」と呼ばれる特徴的な呼吸パターンが見られます。(無呼吸状態から徐々に大きく速い呼吸へと変化した後、また徐々に呼吸が弱くなっていき最終的に再び無呼吸に至る)
気道の閉塞はしていませんので、いびきなどの症状が現れないのが特徴です。脳機能の異常によって発生しますので、肥満とも関係がありません。
また中枢性睡眠時無呼吸症候群の患者さんは寝ている時だけでなく、日中起きているときにも同様にチェーン・ストークス呼吸がみられます。稀な疾患ではありますが予後が非常に悪く、早急に専門家による治療が必要となります。
睡眠時無呼吸症候群の治療方法
①CPAP治療
閉塞性睡眠時無呼吸症候群の治療方法として最も一般的で、確実な治療効果が期待できるのが「CPAP治療」です。これは就寝中に、「CPAP」と呼ばれる空気を送り込む器械を鼻や口に装着し、気道に常に空気が通っている状態にすることで閉塞を防ぐための治療方法です。物理的に気道を広げますので、気道の閉塞が原因で起こっている「閉塞性睡眠時無呼吸症候群」の場合には劇的な症状の改善が期待できます。
先ほど重篤な睡眠時無呼吸症候群の場合、8年後の死亡率が約37%であるとお伝えしましたが、適切にCPAP治療が行えていると、睡眠時無呼吸のない一般の人と同程度にまで生存率が高まることが報告されています。
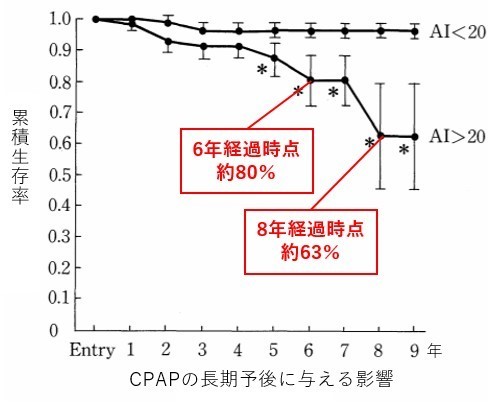
He J. M Kryger et al より
これは無呼吸の状態を防ぐことにより、高血圧や不整脈、心不全や虚血性心疾患(狭心症・心筋梗塞など)といった合併症を予防することができるからと考えられます。
ここで大切なことは、CPAP治療が適切に行えていること、ということです。しっかり毎日使えているか、眠っている間に長く装着できているか、ということが重要になります。これは、CPAP治療は根本的に病気そのものを治す治療方法ではなく気道の閉塞を防ぐこと、そしてその先に引き起こされる合併症を未然に防ぐための対症療法であるからです。治療を中断してしまうと症状はすぐに再発してしまいますので、継続して使い続ける必要があります。また中等度以上の睡眠時無呼吸症候群の患者さんであればCPAP治療は保険適応になりますが、そのためには原則として毎月の定期的な外来通院が必要です。
(※CPAPは人工呼吸器に準じた治療器です。安全にかつ適切に治療を受けていただくために、症状の有無に関わらず原則として月に1回は医療機関の受診が必要です。)
中には治療の継続が難しいと言われる患者さんもいらっしゃいますが、よくある理由は「マスクが合わない(フィッティングの問題)」「機械から送られてくる空気の圧力が不快(空気圧設定の問題)」です。当院では専門のスタッフが常駐しており、こういった不満点、不安を一つずつ解消し、患者さんが快適に治療を継続できるようサポートしています。
②マウスピース
CPAP治療を行うほどではない軽度の睡眠時無呼吸症候群の場合には、マウスピースと呼ばれる口腔内の装置を用いて下あごを前方に押し出し、固定することによって閉塞している上気道を物理的に広げる治療法が有効な場合もあります。口の形は患者さんごとに違いますので、専門の歯科医院でオーダーメイドで作成してもらう必要があります。
比較的手軽な治療法ではありますが、中等度以上の睡眠時無呼吸症候群には治療効果は期待できないとも言われています。簡便だからといって効果があまり期待できない治療法を選択する前に、まずは専門の医療機関にかかってご自身の重症度をしっかりと把握することが大切です。
③手術療法
小児など、一部の患者さんでは睡眠時無呼吸症候群の原因がアデノイドや扁桃肥大であることがあります。こういった場合には原因となっている肥大箇所を外科的に摘出することによって、症状が改善する場合があります。こういった手術は耳鼻咽喉科で行われますので、耳鼻科の先生が睡眠時無呼吸症候群の治療を行っているケースもよく見られます。
ただし手術の適応となり、手術によって症状の改善が期待できる患者さんは残念ながら非常に稀であることに注意しなければなりません。また肥満や顎の骨格形態などが原因に関わっているような場合、手術をしたあとに再発してしまうことも少なくありません。手術の適応であるかどうかも当院で判断できますので、気になる方はお気軽にご相談ください。
④生活習慣の改善
睡眠時無呼吸症候群は、生活習慣によって更に悪化する可能性があります。例えば肥満によって気道が狭くなる、就寝前の飲酒によって首の筋肉が緩み、閉塞が促されるといったことがあります。また睡眠薬を飲んでいる場合、種類によっては副作用として筋肉が緩んでしまうことがありますので、治療を受けられる際には事前に主治医までお申し出ください。
このように、睡眠時無呼吸症候群の治療を進める上では生活習慣の改善も必要となってきます。主治医にこまめに相談しながら、取り組めることから無理なく取り組んでいきましょう。
睡眠時無呼吸症候群かも知れないと思ったら
まずはお気軽に当院までご相談ください。ご来院いただきましたら問診を行い、症状や生活状況を把握したうえで睡眠時無呼吸症候群が疑われた場合、就寝時に専用のセンサーを取り付ける検査をご案内します。これは痛みなど全くなく、いつも通りの生活をしていただきながら行える検査です。
まずはご自宅での就寝時、簡易的なセンサーを取り付けていただく簡易検査を行います。ここで特に重度の睡眠時無呼吸症候群(AHIが40回以上)と判断した場合、そのままCPAP治療へと移行します。
簡易検査によって軽度~中等度(AHIが5回以上~40回未満)であると判断された場合には、基本的に医療機関に入院しての精密検査(PSG検査)を行います。簡易検査と同じく寝ている時にセンサーを取り付けるだけですので痛みなどはなく、寝ているだけで検査は終わります。また仕事終わりの夜に入院をして翌朝出勤前には退院できるなど、日常生活に支障を与えないよう配慮しています。
PSG検査では簡易検査よりもさらに詳しく、睡眠と呼吸の「質」を調べます。口と鼻の気流、血中の酸素飽和度、胸部・腹部の換気運動、筋電図、眼電図、脳派、心電図、いびきの音、睡眠時の姿勢など、非常に幅広い項目を調べることで、寝ている間に身体がどのような状態になっているのかを詳細に検査します。
当院はPSG検査を行える施設ですので、わざわざ別の医療機関にかかることなく、睡眠時無呼吸症候群であるかどうか、またその重症度を診断することができます。PSG検査にてAHIが20回以上の中等度以上の睡眠時無呼吸症候群はCPAP治療へと移行します。
睡眠時無呼吸症候群の検査と治療には、基本的に健康保険が適用されます。
3割負担の方の場合、簡易検査は約2,700円、PSG検査は入院代を別として約1万円です。
また治療については、最も一般的な治療となるCPAP治療で毎月通院していただき、約4,500円程度になります。
睡眠時無呼吸症候群の治療を止めてしまうと
前述の通り、CPAP治療は睡眠時無呼吸症候群を根本的に治すのではなく、無呼吸の状態を防ぎ睡眠時無呼吸症候群によって引き起こされる様々な合併症や事故など、不利益を回避するための治療です。睡眠時無呼吸症候群は加齢とともに悪化する傾向にありますので、原則は一生付き合っていただく必要がある治療です。しかし治療を続けていることで、命が守られているのです。
睡眠時無呼吸症候群と診断されてCPAP治療を開始したにも関わらず途中で治療を中断しまうと、元通りに様々なリスクを抱えてしまうことになります。
①心筋梗塞や脳卒中などの合併症リスク
前述の通り、睡眠時無呼吸症候群を放置していると心筋梗塞や脳卒中などの発症リスクが2倍~4倍に高まることが分かっています。
こういった疾患はもちろんご本人の命に関わる非常に危険な病気ですが、運良く一命を取り留めたとしても、後遺症として重篤な障がいが残る可能性が非常に高い病気です。こういった後遺症を抱えてしまった場合、ご本人だけでなく周りのご家族など、大切な人の人生にも大きな影響を与えることになります。
まず、治療にかかる直接的な経済負担があります。保険会社によるシミュレーションによると、心筋梗塞による入院・手術にかかる総費用は約22万円(3割負担の場合)、脳卒中の場合は約37万円(3割負担の場合)と試算されています。
後遺症が残った場合は日常生活における様々な制限だけでなく、年齢や職業にもよりますが、今後働いて得られるはずであった収入が得られなくなる可能性もあります。ご本人だけでなく、介護が必要となるご家族も同様に、人生に様々な制限がかかります。
そして当然、外部の介護サービスの利用が必要となれば、直接的に費用がかかってきます。
※国際医療福祉大学の調査によると、平成25年に脳卒中を含む「脳血管疾患患者」における介護予防サービスおよび介護サービスにかかった費用は、合計2兆4,708億円であると報告されています。サービスの利用状況はそれぞれで異なりますが、全ての利用者数で均すと平均して一人あたり年間約43万円の費用がかかっている計算となります。
②パートナーのQOL(生活の質)への影響
上記は合併症が引き起こされてしまった場合の具体的な不利益について述べましたが、合併症を引き起こす前の段階であっても、パートナーのQOL(生活の質)に及ぼす影響は図り知れません。
直接的には、大きないびきによる睡眠への影響があります。せっかくCPAP治療を行っていた際には防ぐことができていた大きないびきが再開されてしまっては、ご本人だけでなくパートナーの睡眠まで妨害してしまいます。
そして毎晩毎晩、隣で大きないびきをかいたかと思ったら呼吸が止まり、また大きないびきを繰り返す姿を見せられると、この人は本当に大丈夫なのだろうか、と、パートナーの方は心配で居ても立っても居られません。実際当院にCPAP治療で通われている患者さんの中にも、奥様に強く治療継続を求められるから、とおっしゃる方が少なくありません。
しかし動機はどうであれ、CPAP治療を継続することで上記のようなリスクを未然に防ぐことができるのです。CPAPの治療を続けることが辛い、あまり意味がないのではないか、ちょっとくらい止めても問題ないだろう、と少しでも思った方はご家族の方とよく話し合い、ぜひそのお悩みをご相談にいらしてください。悩みを分かち合い、一日でも長く必要な治療が続けられるよう精一杯サポートさせていただきます。
くめクリニックでの睡眠時無呼吸症候群の治療
睡眠時無呼吸症候群は呼吸器内科、循環器内科、耳鼻咽喉科、精神科などがそれぞれの特性をもって診療していますが、当院では「呼吸の専門家」として睡眠時無呼吸症候群を専門的に診療しています。また院長は循環器領域にも精通していますので、睡眠時無呼吸症候群によって引き起こされる様々な心臓機能の合併症についても、進行度合いの確認や、必要に応じた治療を専門的に行うことができます。
睡眠時無呼吸症候群を専門的に診療できる医療機関は少ないことから、現在当院では武豊町だけでなく半田市、美浜町、南知多町、常滑市、大府市や碧南市にお住まいの患者さんも多数ご来院いただいており、毎月200名前後の睡眠時無呼吸症候群の患者さんを診察しています。
転院患者さんも多いことから、当院ではフィリップス、帝人、メディカルケア、バイタルエア、フクダ電子など多くのメーカーのCPAP機器にも対応していますので、今お使いの器械を継続して使えるかご不安な方もお気軽にご相談ください。
また、当院院長も睡眠時無呼吸症候群のため毎日CPAPを装着して就寝しています。患者さんのお悩みやご不安なことにも、自身が経験していることですので親身になってご相談に乗ることができます。少しでも睡眠時無呼吸症候群かもしれないと思われた方は、どうぞお気軽にご相談にいらしてください。
まずはお気軽にお問合せください
院長プロフィール

経歴
- 1997年 名古屋大学医学部卒業
- 2008年 岡崎市民病院呼吸器内科:部長として勤務など
地域の皆様に親しまれ、お役に立てる医療を提供したいと考えておりますのでお気軽にご相談ください。






